לראשונה בעולם:חיבור מורכב מוצלח של שני צידי האוזניים – ניתוח מקרה
תקציר:
במאמר זה מוצג חיבור מורכב מוצלח של שתל אוזן שאינו מיקרוכירורגי. במקרים בהם כלי דם מתאימים אינם זמינים לרה-וסקולריזציה (חיבור מחדש של כלי דם) מיקרוכירורגית, אתגר השחזור להצלת המבנה האנטומי והאסתטי הייחודי של האוזן יכול להיות קשה במיוחד. המקרה המוצג הוא של צעירה בת 18 שנפלה קורבן לתקיפה, שבמהלכה נקטעו שתי אוזניה במכוון על ידי התוקף שלה. היא עברה תהליך כירורגי מוצלח של חיבור מחדש, ומייד לאחריו טיפול בחמצן היפרברי (תא לחץ), קירור וטיפול קפדני בפצעים. הושגו 100% הישרדות של שתל אוזן שמאל של המטופלת ו-95% הישרדות של שתל אוזן ימין. מוצגים צילומים קליניים 18 חודשים לאחר הניתוח, לצד דיון בהשלכות האפשריות על יישום שחזורים אחרים.
(Plast Reconstr Surg Glob Open 2014;2:e174; doi:10.1097/GOX.0000000000000123; Published online 20 June 2014)
קטיעות אנטומיות מורכבות או הסרת עור מהווים אתגר שחזורי אשר נענה במידה רבה על ידי רה-וסקולריזציה מיקרוכירורגית כאשר הדבר אפשרי. במקרה של קטיעות אוזניים, מופיעים מספר תיעודים בספרות המקצועית של שחזורים מוצלחים מסוג זה1-5, והאתגרים במקרים קשים אלה נסקרו וסוכמו היטב על ידי Steffen et al6. אך כאשר אין בנמצא כלי דם המתאימים לחיבור מחדש, מעט אפשרויות הוכיחו את עצמן כאמינות באופן שניתן לסמוך עליו בכל הנוגע להבטחת הישרדות שתל מורכב הגדול מ -2 ס”מ במימד המקסימלי. McDowell7 דיווח על חיבור מחדש מוצלח של חלק בגודל של כ-2.5 ס”מ, ואילו Larsen and Pless8 דיווחו על טכניקת הגילוח האחורי להצלת סחוס האוזן לצורך שחזור עתידי. שימור סחוס האוזן נעשה בעבר גם על ידי יצירת כיס ביולוגי תת-עורי לשחזור עתידי בשלב מאוחר יותר9-12. אנו מדווחים על חיבור מורכב מוצלח של חלקי אוזן חיצונית משני הצדדים שנקטעו באותה מטופלת, עם כמעט 100% הישרדות של שתי האוזניים.
תיאור מקרה
צעירה בת 18 ממוצא אתני מעורב הגיעה למחלקה לרפואה דחופה עם היסטוריה של כריתה מכוונת של שתי אוזניה על ידי בן זוגה, שממנו נפרדה. מגישי עזרה ראשונה הצליחו לשמר את אחד מחלקי האוזן, והניחו אותו על קרח. לאחר שהעבירו את המטופלת ואחת מן האוזניים הקטועות לבית החולים, הם הונחו לחזור לזירת הפשע ולחפש בחריצות את האוזן החסרה השנייה, אותה איתרו מאוחר יותר בשלולית דם על רצפת המטבח.
בבדיקה גופנית עם הגעתה, היתה המטופלת יציבה מבחינת דימום ושיתפה פעולה, אך גם במצוקה חריפה עקב חרדה. היא התחננה שנציל את אוזניה. נצפתה קטיעה כמעט מוחלטת של שתי האוזניים (איור 1), באוזן השמאלית מחיבור אזור ההליקס העליון שכלל את כל גומת האוזן העליונה (סקאפה) ואת החלק הצידי של הקונכה, לשליש התחתון של שפת ההליקס. חלק מעור שפת ההליקס העליונה השמאלית נותר משתלשל על ידי חיבור עור צר לקרקפת (איור 2). האוזן הימנית נקטעה אורכית דרך החלק האמצעי של הציר הארוך של האוזן החיצונית, כולל רוב הסקאפה ולמעשה כל הקונכה (איור 3).
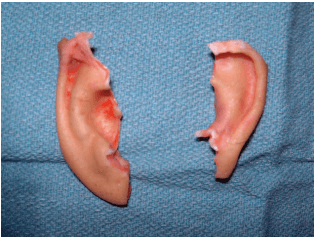
איור 1
מהלך הניתוח
למרות שמצבה של המטופלת התייצב בחדר המיון, החלקים הקטועים של האוזניים הועברו לחדר הניתוח לבדיקה והערכה מיקרוכירורגית. לא נמצאו כלי דם מתאימים לחיבור מחדש שגודלם עולה על 0.3 מ”מ. לאחר שהתקבלה הסכמה מושכלת לגבי העניין, הוחלט לנסות חיבור מחדש של האוזן הדו-צדדית עם טיפול מתוכנן לאחר הניתוח בחמצן היפרברי. האוזניים הקטועות חוברו מחדש אנטומית בזהירות ובדייקנות (איורים 4, 5). זמן האיסכמיה הקרה (היעדרה של זרימת דם) הכולל של האוזניים הקטועות היה 7 שעות ו-37 דקות. הניתוח ארך שעתיים ו-35 דקות.
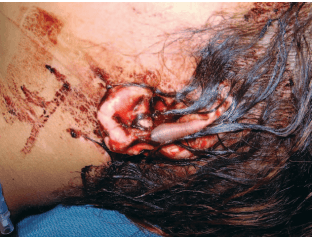
אור 2
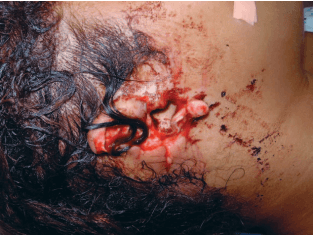
איור 3
טיפול לאחר הניתוח
טיפולי חמצן היפרברי החלו מייד לאחר הניתוח בחדר ההתאוששות, בפרוטוקול סטנדרטי של שתי שהיות ביום של 90 דקות בלחץ של שתי אטמוספרות למשך 14 יום. המטופלת קיבלה אנטיביוטיקה תוך ורידית וחומצה אסקורבית תוך ורידית במינון של 1000 מ”ג בכל 12 שעות כדי למזער פגיעה בזרימת הדם. האוזניים שומנו בנדיבות במשחת באסיטרסין כדי למנוע התייבשות של האזור וקומפרסים קרים כקרח הונחו עליהן במשך 48 השעות הראשונות לאחר הניתוח, כאשר הם מוחלפים מדי 15 דקות על ידי צוות סיעודי ובני משפחה שלמדו לעשות זאת.
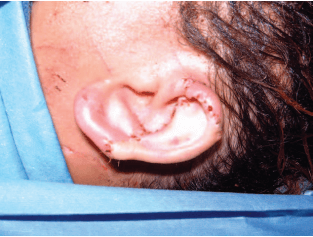
המטופלת שוחררה ביום החמישי שלאחר הניתוח עם תורים להשלמת טיפול של שבועיים בחמצן היפרברי כמטופלת חיצונית ללא אשפוז. שבועיים לאחר הניתוח, ראינו 100% הישרדות של שתל האוזן השמאלית ו-95% הישרדות של שתל האוזן הימנית, עם אובדן מינימלי של חלק מהאונית (לובולה), שהגיבה לטיפול מקומי. בשבוע הרביעי האזור החלים לחלוטין.
איור 4
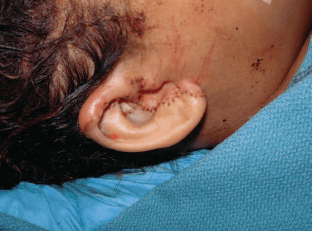
איור 5
ניתוח פלסטי מסוג Z בוצע מספר חודשים לאחר מכן כדי לתקן את העיוות הקטן שנותר בקווי המתאר של האונית הימנית. שנתיים לאחר הניתוח זכתה המטופלת לתוצאה יציבה ללא תלונות למעט רגישות מוגברת קלה (איורים 6–8).
מתאם קליני
אם נסיק מן הידע שלנו אודות הפיזיולוגיה של שתלי העור, המראה הראשוני של האוזניים המחוברות מחדש היה חיוור, כפי שמתאים לשלב הספיגה הראשוני של הישרדות שתלי עור, בו החלק המחובר מחדש אינו מקבל זרימת דם כלל. במהלך 48 השעות שלאחר מכן, נראה כי השתלים התחילו להדגים גודש ורידי עם גוון כחלחל התואם את תחילת שלב המיזוג, ותוך 72-96 שעות, הצבע הכחלחל החל להתחלף בסומק ורוד של זרימת דם עורקי. הקפדה על כך שהאוזניים המחוברות מחדש ישומנו היטב באופן מתמיד מנעה את התייבשותן ותהליך דה-אפיתליאליזציה – איבוד תאי אפיתל עוריים.
דיון
הפחתת הביקוש המטבולי של רקמות שאינן מחוברות לכלי דם באמצעות קירור מבוססת היטב, ולמעשה תוארה על ידי Conley and Vonfraenkel13 בשנת 1956. השימוש בחמצן היפרברי לסיוע לשתלי עור, רקמות שעברו טראומה, אוסטאורדינקרוזיס (נמק של העצם בעקבות טיפול בקרינה) ואפילו שתלים מרוכבים מבוסס היטב בספרות הרפואית. למרבה הצער, למעט כמה יוצאים מן הכלל, רוב הספרות בנושא זה כוללת מחקרים לא מבוקרים, בעיקר רטרוספקטיביים, המבוססים על מגוון מצבים קליניים שמהם קשה להפיק מידע קליני שימושי משמעותי. הראיות הניסיוניות התומכות בשימוש בחמצן היפרברי בשתלים מרוכבים הודגמו בחולדות על-ידי מספר מחברים14,15. התרומה של החמצן ההיפרברי להישרדות שתלי עור בארנבים דווחה גם היא על-ידי מחברים רבים16-19. הראיות הקליניות האנקדוטליות התומכות בשימוש בחמצן היפרברי בשתלים מרוכבים דווחו אף הן על-ידי מחברים רבים20-22.
במקרה של כריתה כמעט מוחלטת וחיבור מחדש של אוזן אחת שדווחו על ידי Komorowska-Timek and Hardesty22, הפציעה של המטופל כללה שני גשרי עור קטנים, והפרוטוקול הקליני כלל שמירה על המטופל תחת חימום רב בחדר “חם” במשך 72 השעות הראשונות לאחר הניתוח. הדבר נעשה ככל הנראה כדי למקסם את הרחבת כלי הדם בחיבורי הגשר הקטנים של הרקמות הרכות שנותרו, בניגוד לשימוש שלנו בקירור חלקי האוזן שנקטעו לחלוטין לפני שחוברו מחדש. בנוסף, הכריתות של המטופלת שלנו היו דרך הסחוס, כשכל שטח הפנים כולל אך ורק עובי של 3-5 מ”מ של יחידה סחוסית-עורית.
ההשפעות הקליניות הידועות של טיפול בחמצן היפרברי שאין עליהן כמעט עוררין כוללות גירוי היווצרות כלי דם חדשים וחידוש זרימת הדם, הפחתת היווצרות אניון (סופראוקסיד) והפחתת גודש ורידי23-25. כל התכונות הללו הודגמו בבירור בטיפול הקליני שלאחר הניתוח במטופלת שלנו.
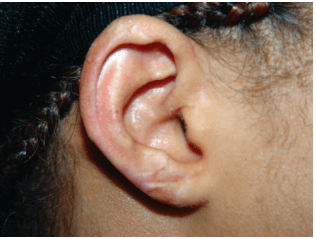
איור 6
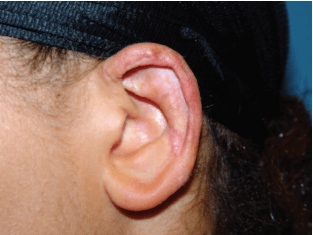
איור 7
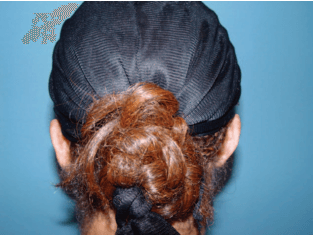
איור 8
מסקנות
ההצדקה לקבלת ההחלטות הקליניות בטיפול במטופלת זו הגיעה בחלקה מן המטופלת עצמה, אך גם מן העובדה שקיימות אפשרויות מעטות במקרה כזה, שבו אובדן מבנים אנטומיים אסתטיים כה חשובים יכול להיות מוחלף רק על ידי הליכי שחזור מרובי-שלבים, מורכבים ויקרים בהמשך הדרך. ההצלחה הבלתי צפויה של הטיפול במטופלת זו מצביעה על כך שייתכן שיש תפקיד קליני פוטנציאלי מורחב יותר לטיפול בחמצן היפרברי בארסנל שלנו לשחזורים מורכבים, הן כאשר מדובר בטראומה ואפילו במסגרת ניתוח שחזור אלקטיבי, כולל ניתוחי שחזור פגמים מורכבים של האף והאוזן. שילוב טיפול בחמצן היפרברי בפרוטוקולים הקליניים שלנו עשוי לאפשר לנו להגדיר מחדש את המושגים המסורתיים שלנו לגבי גבולות ההישרדות הצפויה של שתלים מורכבים. עם גישה משופרת לתאי חמצן היפרבריים, טיפול זה עשוי להיות אפשרי יותר ויותר בר-ביצוע עם הזמן.
למרות שניסויים קליניים מבוקרים פרוספקטיביים עשויים להיות קשים לתכנון, לדעת המחבר, ראיות רבות בספרות הרפואית הן ממחקרים בבעלי חיים והן מדיווחי מקרה קליניים כמו זה שדווח כאן, מצביעים בבירור על כך שיש תפקיד משלים פוטנציאלי לטיפול בחמצן היפרברי בהבטחת הישרדות משופרת של שתלים מורכבים בסביבה הקלינית. פרוטוקולים מדוייקים במצבים מסוגים אלה עדיין לא נקבעו, אך קיימים קווים מנחים מבוססים, וקבלת החלטות קליניות המבוססת על כל מקרה לגופו נותרת בעלת חשיבות עליונה.
ביבליוגרפיה:
- Pennington DG, Lai MF, Pelly AD. Successful replantation of a completely avulsed ear by microvascular anastomosis. Plast Reconstr Surg. 1980;65:820–823.
- Mutimer KL, Banis JC, Upton J. Microsurgical reattachment of totally amputated ears. Plast Reconstr Surg. 1987;79:535–541.
- Tanaka Y, Tajima S. Completely successful replantation of an amputated ear by microvascular anastomosis. Plast Reconstr Surg. 1989;84:665–668.
- Safak T, Ozcan G, Keçik A, et al. Microvascular ear replantation with no vein anastomosis. Plast Reconstr Surg. 1993;92:945–948; discussion 949.
- de Chalain T, Jones G. Replantation of the avulsed pinna: 100 percent survival with a single arterial anastomosis and substitution of leeches for a venous anastomosis. Plast Reconstr Surg. 1995;95:1275–1279.
- Steffen A, Katzbach R, Klaiber S. A comparison of ear reattachment methods: a review of 25 years since Pennington. Plast Reconstr Surg. 2006;118:1358–1364.
- McDowell F. Successful replantation of a severed half ear. Plast Reconstr Surg. 1971;48:281–283. 8. Larsen J, Pless J. Replantation of severed ear parts. Plast Reconstr Surg. 1976;57:176–179.
- Mladick RA, Horton CE, Adamson JE, et al. The pocket principle: a new technique for the reattachment of a severed ear part. Plast Reconstr Surg. 1971;48:219–223.
- Pribaz JJ, Crespo LD, Orgill DP, et al. Ear replantation without microsurgery. Plast Reconstr Surg. 1997;99:1868–1872.
- Konig F. On filling defects of the nostril wall. Berl Klin Woch. 1902;39:137.
- Gillies HA. New free graft applied to the reconstruction of the nostril. Br J Surg. 1943;30:305.
- Conley JJ, Vonfraenkel PH. The principle of cooling as applied to the composite graft in the nose. Plast Reconstr Surg (1946). 1956;17:444–451.
- Zhang F, Cheng C, Gerlach T, et al. Effect of hyperbaric oxygen on survival of the composite ear graft in rats. Ann Plast Surg. 1998;41:530–534.
- Fodor L, Ramon Y, Meilik B, et al. Effect of hyperbaric oxygen on survival of composite grafts in rats. Scand J Plast Reconstr Surg Hand Surg. 2006;40:257–260.
- Rubin JS, Marzella L, Myers RA, et al. Effect of hyperbaric oxygen on the take of composite skin grafts in rabbit ears. J. Hyperbaric Med. 1988;3:79.
- Renner G, McClane SD, Early E, et al. Enhancement of auricular composite graft survival with hyperbaric oxygen therapy. Arch Facial Plast Surg. 2002;4:102–104.
- Lewis D, Goldztein H, Deschler D. Use of hyperbaric oxygen to enhance auricular composite graft survival in the rabbit model. Arch Facial Plast Surg. 2006;8:310–313.
- Li EN, Menon NG, Rodriguez ED, et al. The effect of hyperbaric oxygen therapy on composite graft survival. Ann Plast Surg. 2004;53:141–145.
- Nichter LS, Morwood DT, Williams GS, et al. Expanding the limits of composite grafting: a case report of successful nose replantation assisted by hyperbaric oxygen therapy. Plast Reconstr Surg. 1991;87:337–340.
- Rapley JH, Lawrence WT, Witt PD. Composite grafting and hyperbaric oxygen therapy in pediatric nasal tip reconstruction after avulsive dog-bite injury. Ann Plast Surg. 2001;46:434–438.
- Komorowska-Timek E, Hardesty RA. Successful reattachment of a nearly amputated ear without microsurgery. Plast Reconstr Surg. 2008;121:165e–169e.
- Thom SR. Hyperbaric oxygen: its mechanisms and efficacy. Plast Reconstr Surg. 2011;127(Suppl 1):131S–141S.
- Zamboni WA, Browder LK, Martinez J. Hyperbaric oxygen and wound healing. Clin Plast Surg. 2003;30:67–75.
- Friedman HI, Friedman HI, Fitzmaurice M, et al. An evidence-based appraisal of the use of hyperbaric oxygen on flaps and grafts. Plast Reconstr Surg. 2006;117(7 Suppl):175S–190S; discussion 191S.


